Kalsifikasi arteri koroner merupakan salah satu tantangan paling kompleks yang dihadapi dalam pengobatan intervensi penyakit jantung koroner. Dengan populasi yang menua dan meningkatnya kejadian penyakit jantung koroner, tingkat deteksi kalsifikasi sedang hingga berat pada pasien yang menjalani intervensi koroner perkutan (PCI) telah meningkat secara signifikan. Kalsifikasi berat tidak hanya meningkatkan kesulitan teknis PCI tetapi juga secara signifikan terkait dengan risiko komplikasi seperti kegagalan pemasangan alat, ekspansi stent yang tidak lengkap, dan aposisi yang buruk, yang pada akhirnya berpotensi menyebabkan restenosis dan trombosis di dalam stent, yang memengaruhi prognosis jangka panjang pasien. Oleh karena itu, pemahaman mendalam tentang sifatnya, penilaian yang akurat, dan penguasaan strategi manajemen merupakan keterampilan inti yang harus diasah oleh ahli kardiologi intervensi.
Apa itu kalsifikasi?
Kalsifikasi arteri koroner pada dasarnya merupakan manifestasi dari aterosklerosis stadium lanjut. Ini bukanlah penyakit tersendiri, melainkan hasil dari pengendapan abnormal garam kalsium hidroksiapatit di dalam dinding pembuluh darah selama perkembangan plak aterosklerotik. Proses ini mirip dengan diferensiasi osteoblas, yang melibatkan transformasi sel otot polos vaskular menjadi fenotipe mirip osteoblas. Ini adalah proses biologis yang aktif dan sangat teratur, bukan sekadar pengendapan pasif.

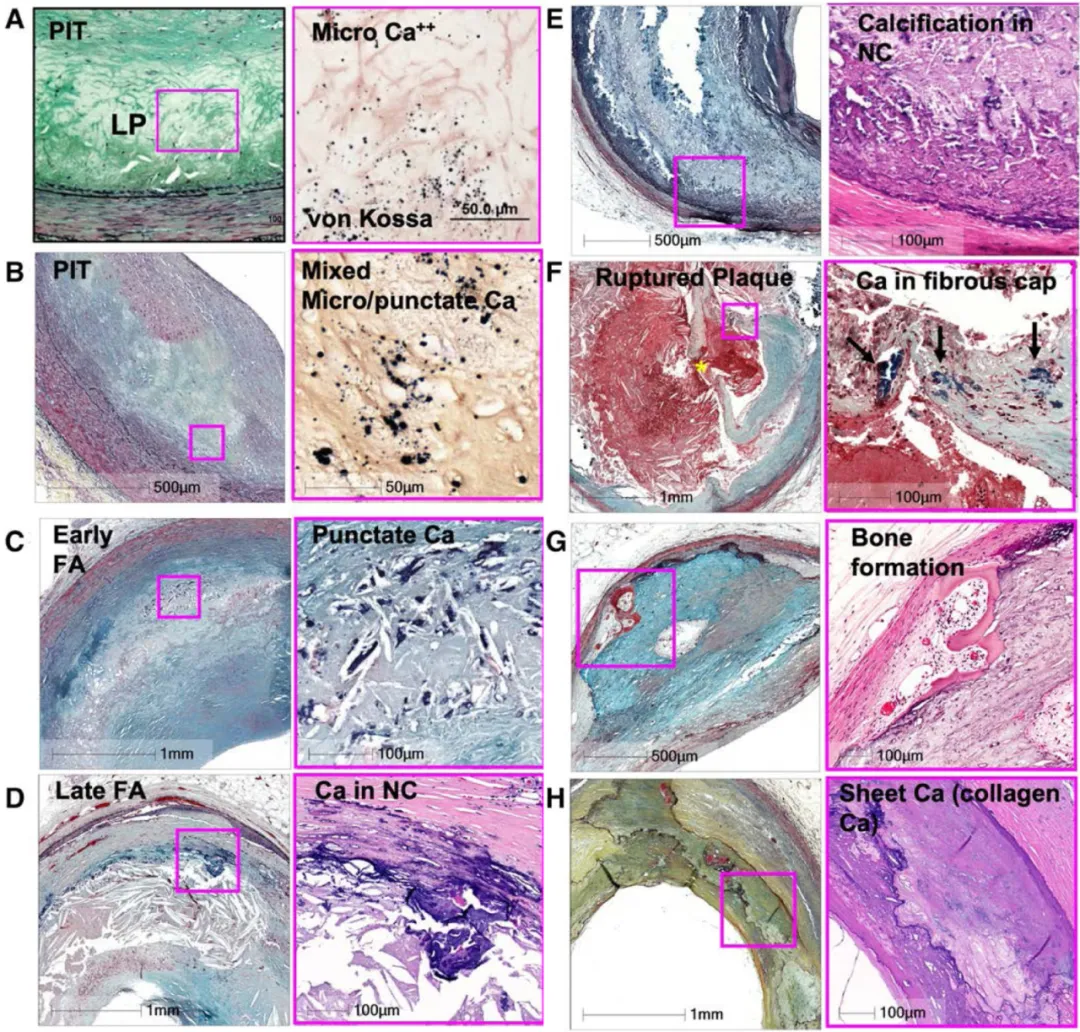
Kalsifikasi pada berbagai jenis plak:
A. Mikrokalsifikasi (berdiameter 0,5 hingga 15 mikrometer) terlihat di area penebalan intima patologis. B. Baik kalsifikasi punctata maupun mikrokalsifikasi dapat diamati secara bersamaan di area penebalan intima patologis. C. Kalsifikasi punctata terlihat pada plak fibroadenomatosa stadium awal. D. Pada plak fibroadenomatosa stadium lanjut, kalsifikasi muncul sebagai endapan yang terfragmentasi, sering terjadi di dekat lapisan medial; material terkalsifikasi ini dapat memengaruhi jaringan kolagen dan inti nekrotik. E. Kalsifikasi pada inti nekrotik. F. Kalsifikasi muncul di lapisan fibrosa ketika plak pecah; tanda bintang menunjukkan lokasi pecahnya plak. G. Pembentukan tulang terlihat di dekat tepi medial. H. Kalsifikasi kolagen berbentuk lembaran.
Dari perspektif patologis, kalsifikasi dapat terjadi pada berbagai tingkatan: kalsifikasi intimal lebih umum terjadi di dalam plak aterosklerotik dan seringkali berdampingan dengan inti lipid; kalsifikasi medial lebih umum terjadi pada pasien dengan kelainan metabolik seperti diabetes dan penyakit ginjal kronis, dan tersebar dalam bentuk cincin di sepanjang dinding pembuluh darah, terkait erat dengan penurunan elastisitas pembuluh darah dan peningkatan kekakuan.
Berdasarkan temuan pencitraan, kalsifikasi dapat diklasifikasikan menjadi beberapa jenis, seperti kalsifikasi punctata, kalsifikasi berbentuk lembaran, dan kalsifikasi annular . Di antara jenis-jenis tersebut, kalsifikasi annular, karena penyempitan pembuluh darah yang melingkar, seringkali menyulitkan balon dan stent untuk melebar secara memadai, sehingga menjadikannya jenis yang paling sulit untuk ditangani dengan prosedur intervensi.


Perbedaan antara kalsifikasi annular dan kalsifikasi nodular:
(A) Gambar HD-IVUS dan OCT dari segmen tengah arteri koroner kanan sebelum dan setelah pemasangan stent menunjukkan kalsifikasi berbentuk cincin (ditandai dengan tanda bintang) di area tersebut. Stent mengembang dengan baik dan menempel pada dinding pembuluh darah. (B) Gambar HD-IVUS dan OCT dari lesi proksimal sebelum dan setelah pemasangan stent menunjukkan bahwa meskipun stent telah mengembang, bentuknya elips (ditandai dengan panah) karena adanya kalsifikasi nodular.
Menilai secara akurat tingkat keparahan dan karakteristik distribusi lesi kalsifikasi merupakan prasyarat untuk mengembangkan strategi pengobatan. Saat ini, hal ini terutama bergantung pada metode pencitraan berikut:
1. Angiografi CT Koroner: CCTA dapat digunakan sebagai alat skrining utama. Dengan mengukur beban kalsifikasi melalui skor Agatston, CCTA memberikan penilaian non-invasif terhadap keberadaan, perkiraan luas, dan tingkat keparahan kalsifikasi, yang sangat berharga dalam memprediksi risiko penyakit arteri koroner. Perlu ditekankan bahwa CCTA dapat mendeteksi kalsifikasi punctata, yang merupakan salah satu dari empat karakteristik plak rentan (yaitu, remodeling positif, plak dengan kepadatan rendah, tanda serbet, dan kalsifikasi punctata).
2. Angiografi koroner: Salah satu metode penilaian utama untuk lesi kalsifikasi, yang dapat mengklasifikasikan tingkat kalsifikasi menjadi empat level: ① Tidak ada kalsifikasi; ② Kalsifikasi ringan: Bayangan dengan kepadatan tinggi yang samar hanya dapat diamati saat jantung berdetak; ③ Kalsifikasi sedang: Bayangan dengan kepadatan tinggi dapat diidentifikasi dengan jelas saat jantung berdetak; ④ Kalsifikasi berat: Bayangan dengan kepadatan tinggi dapat diamati dengan jelas terlepas dari apakah jantung berdetak atau tidak.
3. Ultrasonografi Intravaskular (IVUS): IVUS sangat berharga untuk penilaian praoperatif lesi kalsifikasi berat, pemilihan teknik praperawatan, evaluasi intraoperatif efektivitas praperawatan, dan penilaian ekspansi dan aposisi setelah pemasangan stent. IVUS dapat menampilkan penampang pembuluh darah dengan jelas, secara akurat menentukan lokasi (intima atau media), distribusi (kelengkungan), dan ketebalan kalsifikasi. Kalsifikasi di bawah IVUS tampak sebagai gema kuat dengan bayangan akustik posterior. Berdasarkan kelengkungan kalsifikasi, dapat diklasifikasikan ke dalam tingkatan I-IV, memberikan informasi penting untuk pengambilan keputusan pengobatan. Sistem penilaian kalsifikasi IVUS dapat memprediksi ekspansi stent yang tidak lengkap. Ketika IVUS menunjukkan kelengkungan kalsifikasi superfisial maksimum >270°, poin diberikan sesuai dengan kriteria berikut: 360° = 1 poin, kelengkungan kalsifikasi >270° dan panjang ≥5 mm = 1 poin, nodul kalsifikasi = 1 poin, dan diameter pembuluh darah <3,5 mm = 1 poin.
4. Tomografi Koherensi Optik (OCT): OCT menawarkan resolusi lebih tinggi (10-20 mikrometer), memberikan visualisasi yang lebih jelas dari nodul terkalsifikasi, ketebalan kalsifikasi, dan antarmuka antara kalsifikasi dan lumen, khususnya unggul dalam mengidentifikasi kalsifikasi superfisial. Berdasarkan sistem penilaian kalsifikasi OCT (2 poin untuk kelengkungan penampang kalsifikasi maksimum >180°, 0 poin untuk ≤180°; 1 poin untuk ketebalan kalsifikasi maksimum >0,5 mm, 0 poin untuk ≤0,5 mm; 1 poin untuk panjang lesi terkalsifikasi >5 mm, 0 poin untuk ≤5 mm), memungkinkan penilaian lesi yang cepat. Lesi dengan skor kalsifikasi >3 memiliki risiko tinggi ekspansi stent yang tidak lengkap dan harus menjalani pra-perawatan yang memadai. Untuk lesi yang direncanakan untuk teknik modifikasi plak (seperti aterektomi rotasional), OCT dapat secara akurat mengukur ketebalan kalsifikasi, memandu pemilihan instrumen.
Penerapan komprehensif teknologi-teknologi ini untuk membangun model panjang, kelengkungan, ketebalan, dan lokasi lesi kalsifikasi merupakan dasar untuk mencapai pengobatan yang tepat.

Teknologi pencitraan multimodal untuk kalsifikasi kardiovaskular.
A: Gambar IVUS skala abu-abu yang menunjukkan plak yang sangat terkalsifikasi. B: Gambar IVUS hamburan balik terintegrasi, di mana peta berkode warna dua dimensi menunjukkan komponen jaringan yang berbeda: merah mewakili jaringan terkalsifikasi, kuning mewakili jaringan fibrotik padat, hijau mewakili jaringan fibrotik, dan biru serta ungu mewakili area pengendapan lipid. C: Gambar IVUS histologis virtual yang menunjukkan plak arteri koroner yang mengandung banyak material terkalsifikasi; gambar IVUS skala abu-abu yang sesuai juga dengan jelas menunjukkan struktur ini. D: Gambar OCT yang menunjukkan kalsifikasi di arteri koroner (panah menunjukkan area terkalsifikasi). E: Gambar patologis yang menunjukkan struktur plak aterosklerotik, termasuk inti lipid dan jaringan terkalsifikasi. Dua bentuk kalsifikasi terlihat: mikrokalsifikasi dan makrokalsifikasi, masing-masing jenis dikaitkan dengan teknik pencitraan yang sesuai. Panah hijau menunjukkan bahwa makrokalsifikasi dapat divisualisasikan menggunakan berbagai teknik pencitraan; panah merah menunjukkan bahwa mikrokalsifikasi dapat dideteksi menggunakan tomografi emisi positron (PET) 18F-NaF. F: Gambar yang menggabungkan tomografi emisi positron 18F-NaF dan tomografi terkomputasi, menunjukkan penyerapan pelacak yang signifikan di area lesi arteri anterior descending kiri (panah merah), yang mengindikasikan mikrokalsifikasi aktif pada plak di area ini; sementara tidak ada penyerapan pelacak yang diamati di area non-lesi (panah putih). G: Gambar resonansi magnetik darah hitam iso-resolusi tiga dimensi, yang dengan jelas menunjukkan kalsifikasi pada plak arteri karotis kanan.
Mengapa lesi kalsifikasi terjadi?
Kalsifikasi arteri mengacu pada pengendapan kalsium dan fosfat dalam matriks ekstraseluler arteri dalam bentuk kristal hidroksiapatit. Proses ini merupakan hasil dari berbagai mekanisme yang bekerja bersama-sama. Berdasarkan lokasi terjadinya dan pengendapannya, kalsifikasi arteri dapat dibagi menjadi dua kategori utama: kalsifikasi intimal dan kalsifikasi medial.
- Kalsifikasi medial: Ini terutama terjadi pada arteri ekstremitas bawah pasien diabetes. Lesi ini terutama disebabkan oleh aktivitas sel-sel mirip osteoblas. Lebih spesifiknya, jalur pensinyalan intraseluler dan reseptor penginderaan kalsium yang berubah dapat mendorong diferensiasi sel-sel vaskular menjadi sel-sel mirip osteoblas, sehingga menginduksi metaplasia osteoid. Selain diabetes, jenis kalsifikasi medial vaskular ini juga dikaitkan dengan penyakit ginjal kronis, hiperkalsemia, hiperfosfatemia, dan hiperparatiroidisme. Kalsifikasi medial biasanya tidak disertai dengan pengendapan lipid atau akumulasi sel inflamasi.
- Kalsifikasi intima: Fenomena ini seringkali terkait erat dengan perkembangan aterosklerosis koroner. Kalsifikasi intima dipicu oleh pengendapan kalsium abnormal yang didorong oleh kondrosit, bukan sel mirip osteoblas yang terlibat dalam kalsifikasi media. Aktivasi proses ini biasanya terjadi melalui kaskade inflamasi; khususnya, produk apoptosis dari sel inflamasi yang mati dalam plak aterosklerotik mendorong pembentukan kristal. Kematian sel otot polos dan makrofag melepaskan vesikel stroma. Akumulasi kolesterol di intima arteri memicu peradangan; dan transformasi fenotipik sel otot polos menuju struktur mirip kondrosit juga menyebabkan pengendapan tulang di intima arteri. Mekanisme ini memperburuk stres oksidatif, menginduksi peradangan, dan akibatnya menyebabkan kalsifikasi intima.




Kalsifikasi arteri koroner seperti yang ditunjukkan oleh teknologi pencitraan multimodal:
(A) Gambar angiografi menunjukkan kalsifikasi parah pada arteri anterior descending kiri; (B) Pemindaian CT menunjukkan kalsifikasi yang luas; (C) Gambar OCT menunjukkan bahwa kalsifikasi tersebut tersebar dalam bentuk cincin dengan batas yang terlihat jelas; (D) IVUS menunjukkan bahwa kalsifikasi ini memiliki intensitas gema yang sangat tinggi.
Kalsifikasi arteri koroner mendapat perhatian klinis yang signifikan karena banyaknya efek buruk yang ditimbulkannya:
1. Peningkatan kesulitan dan risiko prosedur PCI: Kalsifikasi parah, terutama kalsifikasi anular, menyebabkan penurunan kepatuhan vaskular. Balon konvensional mungkin tidak mengembang secara memadai, dan dilatasi tekanan tinggi yang dipaksakan dapat dengan mudah menyebabkan pecahnya balon, diseksi vaskular, atau bahkan perforasi. Stent mungkin kesulitan melewati stenosis yang mengalami kalsifikasi, atau, jika berhasil melewatinya, dilatasi yang tidak sempurna dapat mengakibatkan penempelan yang buruk pada dinding pembuluh darah.
2. Dampak pada hasil pembedahan langsung dan prognosis jangka panjang: Ekspansi stent yang tidak lengkap merupakan faktor risiko independen untuk restenosis dalam stent dan trombosis dalam stent. Insiden malposisi stent meningkat secara signifikan pada lesi terkalsifikasi, yang menyediakan lahan subur untuk trombosis. Studi telah mengkonfirmasi bahwa risiko kejadian kardiovaskular merugikan utama setelah PCI pada lesi terkalsifikasi secara signifikan lebih tinggi daripada pada lesi tidak terkalsifikasi.
3. Ini merupakan penanda beban aterosklerosis dan penuaan pembuluh darah: Kalsifikasi arteri koroner yang luas menunjukkan beban aterosklerosis sistemik yang berat, dan pasien seringkali memiliki lebih banyak faktor risiko kardiovaskular, sehingga mengakibatkan risiko kardiovaskular keseluruhan yang lebih tinggi. Kalsifikasi medial merupakan manifestasi langsung dari penuaan dan pengerasan pembuluh darah, dan dikaitkan dengan perubahan patofisiologis seperti hipertensi sistolik dan gangguan kopling ventrikel-vaskular.
Oleh karena itu, ketika menghadapi lesi kalsifikasi, dokter intervensi harus meninggalkan segala bentuk peremehan masalah dan mengadopsi pendekatan sistematis dan teliti. Tujuan utamanya adalah menciptakan kondisi yang memadai untuk keberhasilan pemasangan dan penempatan stent yang ideal.
Apa yang harus dilakukan saat menemukan lesi yang mengalami kalsifikasi?
Penanganan kalsifikasi arteri koroner harus mengikuti prinsip “penilaian terlebih dahulu, persiapan yang memadai, dan dukungan teknis” untuk membentuk alur klinis yang terstandarisasi.
Langkah 1: Penilaian pra-operasi menyeluruh dan pengembangan strategi
Untuk lesi kalsifikasi yang dicurigai atau diketahui, evaluasi pra-operasi harus menjawab beberapa pertanyaan kunci:
- Seberapa parah kalsifikasi tersebut? IVUS/OCT digunakan untuk menentukan kelengkungan, ketebalan, dan panjang kalsifikasi. Umumnya, kelengkungan kalsifikasi >180° (terutama >270°) atau ketebalan >0,5 mm dianggap sebagai kalsifikasi parah yang memerlukan teknik modifikasi plak.
- Apa saja ciri-ciri anatomi lesi tersebut? Ciri-ciri tersebut meliputi panjang lesi, apakah berbentuk sudut, apakah bercabang, dan diameter pembuluh darah.
- Bagaimana kondisi klinis pasien? Ini termasuk fungsi jantung dan ginjal, risiko perdarahan, dan toleransi terhadap waktu operasi yang berpotensi lebih lama dan dosis zat kontras. Berdasarkan penilaian di atas, strategi individual akan dikembangkan: untuk kalsifikasi ringan, pra-dilatasi balon rutin diikuti dengan implantasi stent langsung mungkin sudah cukup; untuk kalsifikasi sedang hingga berat, teknik modifikasi plak harus dipertimbangkan.

Langkah 2: Pemilihan dan Penerapan Teknik Modifikasi Patch
Inilah inti dari pengobatan lesi kalsifikasi sedang hingga berat. Teknik yang umum digunakan meliputi:
1. Dilatasi balon non-komplian: Untuk beberapa kalsifikasi sedang, balon non-komplian dapat digunakan untuk dilatasi tekanan tinggi (biasanya >20 atm) untuk mencoba merobek plak kalsifikasi. Namun, risiko ruptur pembuluh darah perlu diperhatikan.
2. Balon pemotong/balon pembentuk jaringan parut: Dengan memasang pisau atau elemen penggores pada permukaan balon, gaya potong lokal dihasilkan pada plak selama pengembangan. Metode ini cocok untuk kalsifikasi yang lebih terlokalisir atau restenosis dalam stent yang dikombinasikan dengan kalsifikasi.
3. Aterektomi rotasional arteri koroner (termasuk aterektomi rotasional orbital): Ini adalah teknik klasik dan penting untuk mengobati lesi kalsifikasi berat. Prinsipnya adalah menggunakan burr berlapis berlian yang berputar dengan kecepatan tinggi untuk menghancurkan plak kalsifikasi keras menjadi partikel mikro (<5 mikrometer), yang kemudian terbawa oleh aliran darah. Teknik ini terutama cocok untuk lesi dengan kalsifikasi intimal yang parah, di mana balon tidak dapat melewatinya atau tidak dapat melebar secara memadai. Poin-poin penting dari prosedur ini meliputi: pemilihan rasio diameter burr/pembuluh darah yang sesuai, pergerakan yang lambat, menghindari sesi aterektomi rotasional tunggal yang terlalu lama, dan pembilasan menyeluruh. Pelebaran balon biasanya diperlukan setelah aterektomi rotasional sebelum pemasangan stent. Aterektomi rotasional orbital dengan rotasi diferensial dua arah dapat membedakan antara plak dan pembuluh darah yang sehat dan elastis. Jaringan yang lebih lemah dibelokkan di bawah burr yang berputar dan cenderung tidak rusak, meminimalkan kerusakan pada dinding pembuluh darah sekaligus mengurangi plak.
4. Litotripsi gelombang kejut intravaskular: Teknologi baru yang muncul dalam beberapa tahun terakhir. Balon tersebut berisi beberapa elektroda berdenyut yang memancarkan gelombang tekanan akustik selama ekspansi tekanan rendah, secara selektif menargetkan jaringan kalsifikasi keras untuk menciptakan retakan mikro, sementara jaringan vaskular lunak tetap tidak terpengaruh. Metode ini sangat cocok untuk kalsifikasi dalam dan kalsifikasi melingkar, dan memiliki profil keamanan yang relatif tinggi, dengan risiko perforasi vaskular yang lebih rendah daripada aterektomi rotasional.
5. Ablasi laser excimer: Ablasi laser excimer menggunakan laser berdenyut dengan panjang gelombang 308 mikrometer untuk memancarkan denyut energi tinggi yang menyebabkan jaringan plak pecah, sehingga mengurangi beban plak. Pada saat yang sama, ablasi ini dapat dengan cepat menghilangkan reaktan prokoagulan, menguapkan trombus, mengurangi risiko emboli distal, dan mengurangi terjadinya no-reflow (tidak adanya aliran darah kembali).


OCT menunjukkan efek pengobatan dari aterektomi rotasional berurutan dan litotripsi intravaskular.
(A dan B) menunjukkan gambar penampang lesi yang mengalami kalsifikasi parah yang diobati dengan aterektomi rotasional; tanda bintang menunjukkan rongga yang terbentuk oleh kepala aterektomi selama prosedur. (C dan D) menunjukkan gambar penampang setelah perawatan dengan balon gelombang kejut, dengan panah menunjukkan retakan dalam yang muncul di dalam endapan kalsifikasi.

OCT menunjukkan efek pengobatan setelah aterektomi rotasional orbital:
(A) menunjukkan adanya kalsifikasi tebal di area lokal; (B) menunjukkan kondisi setelah aterektomi rotasi orbital, dengan panah menunjuk ke area yang cekung akibat instrumen bedah; (C) menunjukkan hasil akhir setelah angioplasty dan implantasi stent.
- Prinsip pemilihan teknik: harus berdasarkan hasil penilaian pencitraan. Untuk kalsifikasi superfisial dan tebal, aterektomi rotasional atau kalsifikasi balon gelombang kejut mungkin lebih efektif; untuk kalsifikasi eksentrik, eksisi rotasional mungkin lebih menguntungkan. Seringkali, kombinasi teknik diperlukan.
Langkah 3: Implan Stent dan Perawatan Pascaoperasi
Setelah modifikasi plak berhasil, predilatasi yang memadai dengan balon harus dilakukan kembali hingga lumen yang memuaskan tercapai. Implan stent harus dilakukan pada platform penyangga tinggi, memastikan cakupan penuh lesi. Postdilatasi sangat penting setelah implantasi , biasanya menggunakan balon non-komplian untuk dilatasi tekanan tinggi di dalam stent untuk memastikan penempelan strut yang memadai. IVUS atau OCT pasca operasi sangat direkomendasikan untuk mengkonfirmasi indeks ekspansi stent, penempelan, dan keberadaan diseksi marginal untuk hasil yang optimal.

Langkah 4: Pencegahan dan penanganan komplikasi jangka panjang
Lesi yang mengalami kalsifikasi membawa risiko komplikasi yang lebih tinggi selama PCI dan memerlukan perhatian khusus.
- Aliran lambat/tidak ada aliran kembali: Hal ini rentan terjadi selama aterektomi rotasional dan mungkin terkait dengan mikroembolisme atau vasospasme. Tindakan pencegahan meliputi: menggunakan strategi peningkatan bertahap selama aterektomi rotasional dan pemberian vasodilator seperti nitrogliserin dan verapamil secara intrakoroner selama prosedur.
- Perforasi arteri koroner: Disebabkan oleh teknik dilatasi tekanan tinggi atau modifikasi plak yang tidak tepat. Setelah terjadi, perforasi harus segera ditutup dengan balon, dan jika perlu, pemasangan stent in-situ atau operasi darurat mungkin diperlukan.
- Ekspansi stent yang tidak sempurna/aposisi yang buruk: Menekankan pentingnya penilaian pencitraan intrakoroner pascaoperasi, jika ditemukan, post-dilatasi agresif atau bahkan modifikasi plak diperlukan. Dalam hal manajemen jangka panjang, pasien dengan lesi kalsifikasi seringkali berisiko sangat tinggi dan harus memperkuat pencegahan sekunder penyakit arteri koroner: kontrol ketat kolesterol lipoprotein densitas rendah (LDL-C) hingga tingkat target (direkomendasikan <1,4 mmol/L dan pengurangan >50% dari nilai awal), terapi antiplatelet, dan pengelolaan faktor risiko seperti tekanan darah dan gula darah.
Kalsifikasi arteri koroner merupakan tantangan berat dalam bidang PCI. Penanganannya membutuhkan dukungan teknis yang komprehensif sepanjang proses, mulai dari “visi yang jelas” (penilaian citra yang tepat) hingga “pengangkatan plak yang efektif” dan “penempatan stent yang tepat” (implantasi stent yang dioptimalkan).
Inti dari pengobatan intervensi untuk lesi kalsifikasi terletak pada meninggalkan pendekatan empiris, mengandalkan panduan pencitraan intravaskular, dan menggabungkan berbagai teknik modifikasi plak secara individual, dengan hasil akhir yang divalidasi oleh pencitraan intravaskular. Dengan adopsi luas teknologi baru seperti angioplasti balon gelombang kejut, kita memiliki lebih banyak alat yang dapat digunakan, tetapi prinsip-prinsip dasarnya tetap tidak berubah: pemahaman mendalam tentang lesi, penguasaan teknik, dan perhatian yang cermat terhadap detail selalu menjadi landasan untuk keberhasilan penanganan kalsifikasi arteri koroner dan peningkatan prognosis jangka panjang pasien.
Referensi
https://mp.weixin.qq.com/s/xHMDRuNJecckADiyhO4xWg